Caratteristiche del LES Lupus Eritematoso Sistemico
Il LES Lupus Eritematoso Sistemico è conosciuto anche come malattia dei mille volti o anche the great imitator (il grande imitatore) perchè può manifestarsi in svariate sfumature. Può derivare da diversi fattori scatenanti. Il lupus eritematoso sistemico, come dice la parola stessa, presenta sintomi di carattere sistemico e le strutture colpite sono delle più svariate come febbre, vomito, nefriti, pleuriti, pericarditi e molto altro.
Se vuoi puoi leggere le caratteristiche generali e la suddivisione della vasculite.
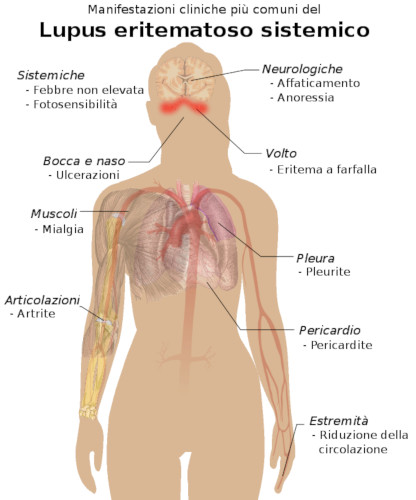
Manifestazioni cliniche più comuni del lupus eritematoso sistemico
La malattia presenta alcuni punti fermi:
- Predisposizione genetica, infatti, non sono rari i casi in cui troviamo più soggetti affetti all’interno del nucleo familiare;
- E’ una malattia che colpisce più la donnache l’uomo con un rapporto di 2/3;
- E’ una malattia giovane(la maggioranza delle persone colpite risulta essere tra i 20 e 40 anni);
- E’ possibile riconoscere la malattia tramite la presenza di cellule LE.
Indice delle informazioni che troverai nell’articolo
Patogenesi del LES
Le cause del LES sono ancora sconosciute. Sicuramente sappiamo che la patogenesi della malattia deriva da anomalie immunologiche che possono avere una genesi di carattere genetico o ambientale. In pratica si ha la presenza di una quantità di autoanticorpi che colpiscono in maniera incontrollata le cellule definite self.
I fattori ambientali sono rappresentati dalla continua esposizione ai raggi UV. Tale esposizione porta ad una apoptosi (morte programmata) cellulare, alterando inoltre il meccanismo di rimozione dei nuclei apoptotici. Tutto questo andrà a creare un aumento eccessivo di presenza di antigeni nucleari. Insieme a delle modificazioni genetiche dei linfociti T e B che interferirebbero con la tolleranza immunologica e quindi con l’aumento della produzione di linfociti autoreattivi che, stimolati dagli antigeni self nucleari, porteranno alla creazione di anticorpi antinucleo.
Quindi il risultato sarà che alcune cellule apoptotiche, stimoleranno l’attivazione immunitaria che porterà ad un’azione autoimmune.
Fattori scatenanti del Lupus
I fattori scatenanti sono vari, principalmente sono ambientali e sono rappresentati da:
- Esposizione al sole e quindi ai raggi UV, principalmente dai raggi UV artificiali (lampade abbronzanti);
- Infezioni;
- Traumi;
- Fattori iatrogeni, ovvero l’uso di alcuni farmaci possono indurre all’insorgenza del LES Lupus Eritematoso Sistemico. Farmaci come isoniazide, anticonvulsivanti, sulfamidici, clorpromazinae così via.
LES Lupus Eritematoso Sistemico: quadro clinico
La clinica e il decorso della malattia sono molto varie. I differenti segni clinici sono fondamentali per la diagnosi della malattia, che come abbiamo già specificato, viene chiamata la malattia dei mille volti o the great imitator (il grande imitatore).
La caratteristica del LES è la sua sistemicità, poiché i sintomi sono diversi dato che la malattia colpisce gli organi simultaneamente. E’ inoltre importante sapere che i sintomi, a parità di organo colpito, possono cambiare molto da soggetto a soggetto a causa delle sue differenti sfumature. Infatti, alcuni pazienti potranno presentare eritema a farfalla (vedi in seguito), dolore articolare, febbre…mentre altri potranno presentare un quadro clinico più subdolo, enigmatico, come la presenza di uno stato febbrile di origine sconosciuta o dolori articolari che simulano i dolori presenti nell’artrite reumatoide.
Ma quali sono le caratteristiche cliniche del lupus eritematoso sistemico? Come abbiamo detto è vario e di seguito riporteremo una tabella che racchiude il quadro clinico e la % di incidenza (la frequenza in percentuale della patologia):
| SEDE MASCELLARE | CARATTERISTICHE |
|---|---|
| Scheletrica | Insufficiente sviluppo trasversale del terzo medio del volto |
| Alveolare | Base ossea normosviluppata e compresso alveolare mascellare non adeguatamente sviluppato |
| Dentale | Inclinazione linguale di uno o più denti mascellari |
Tabella riportata dal libro:
Edward C. Klatt, Vinay Kumar, V. Eusebi, Robbins e Cotran. Le basi patologiche delle malattie, Edra 9 edizione (9 febbraio 2017);
Diagnosi e criteri diagnostici
Affinché ci sia la diagnosi del Lupus è necessaria:
- La dimostrazione della presenza di cellule LE associate alla presenza del fattore di Haserick nel siero;
- Presenza di anticorpi antinucleari, nello specifico anticorpi Anti-DNA.
Inoltre, affinché ci sia la ricerca diagnostica, bisogna prima soddisfare determinati criteri diagnostici rilasciati dall’American College of Reumatology. Quindi lo scopo di questi criteri diagnostici è il reclutamento di possibili pazienti affetti da Lupus e non un’espediente per diagnosticare la malattia. NB. Il possibile candidato deve soddisfare almeno 4 dei seguenti criteri:
- Eritema a farfalla: eritema che coinvolge il naso e le guance in maniera simmetrica;
- CDLE: lesioni di tipo discoide, tipiche del Lupus eritematoso;
- Fotosensibilità;
- Erosione della mucosa orale;
- Artrite: l’artrite deve essere presente in almeno due articolazioni che presenteranno gonfiore e versamento;
- Sierose: infiammazione (pleurite e pericardite);
- Interessamento Renale: solo quando si ha proteinuria superiore a 0,5 g al giorno;
- Interessamento del sistema nervoso: attacchi epilettici, psicosi;
- Anemia: emolitica, trombocitopenia, leucopenia;
- Anticorpi antinucleo (ANA);
- Riscontri immunologici: presenza di cellule LE o anticorpi anti-DNA o anti-Sm o anti-fosfolipidi. Molto più specifici rispetto agli ANA.
Tale criteri diagnostici sono stati stilati nel 1982 e revisionati nel 1997. Ultimamente, nel 2017 per la precisione, a S. Diego, sono stati anticipati i nuovi criteri. In sostanza la nuova valutazione consisterà nella valutazione clinica del soggetto. Es. Se un paziente dovesse avere un quadro clinico che rimanda ad altre patologie, allora il Lupus sarà escluso. Se volessi approfondire l’argomenti puoi leggere l’articolo sul sito reumatology.org o sul sito pharmastar.it.
Terapia
Non è stata ancora individuata una terapia che curi definitivamente la malattia, ma sicuramente è possibile trattarla per cercare di portarla ad uno stadio di remissione. Ad oggi non si guarisce definitivamente dal LES, ma è possibile mantenere la malattia sotto controllo mantenendola allo stadio di remissione.
La terapia varia in base al quadro clinico. Nei casi lievi, la terapia consigliata è data dall’uso di farmaci antimalarici (idrossiclorochina) insieme all’assunzione di cortisone e/o altri antinfiammatori.
Nei casi severi, invece, la terapia consigliata è data dall’uso di farmaci immunosoppressori come la ciclofosfamide (attualmente poco utilizzata) o l’aziatropina utilizzata come terapia di mantenimento dopo la terapia usata nella fase acuta. I farmaci immunosoppressori impediscono la moltiplicazione dei linfociti B, i responsabili della produzione di autoanticorpi.
Bibliografia:
- Edward C. Klatt, Vinay Kumar, V. Eusebi, Robbins e Cotran. Le basi patologiche delle malattie, Edra 9 edizione (9 febbraio 2017);
- Appunti personali.







0 commenti