Sindrome del Piriforme: Una Guida al Dolore, alla Diagnosi e al Trattamento
Sicuramente avrai sentito parlare della Sindrome del Piriforme o Sindrome del Piramidale. Ma di cosa si tratta nello specifico? Prima di parlare dei sintomi del piriforme infiammato e degli esercizi di stretching per il muscolo, bisognerà capire bene la sia anatomia e le strutture ad esso collegate. Questa sindrome si verifica quando il muscolo piriforme, situato nel gluteo, comprime o irrita il nervo sciatico(1). In questo articolo, esamineremo le cause, i sintomi, la diagnosi e il trattamento della sindrome del piriforme.
Indice
- Anatomia del muscolo piriforme;
- Cos’è la sindrome del piriforme;
- Come riconoscerla;
- I sintomi;
- Le cause della sindrome del piriforme;
- Fattori di rischio;
- Diagnosi;
- Trattamento della sindrome del piriforme;
- Come prevenirla;
- Stretching piriforme.
- Osteopatia e la sindrome del piriforme;

Anatomia del muscolo Piriforme
Prima di entrare nello specifico, per comprendere affondo i sintomi che può portare tale sindrome, è fondamentale conoscere bene il muscolo piriforme, la sua origine, l’innervazione e rapporti anatomici.
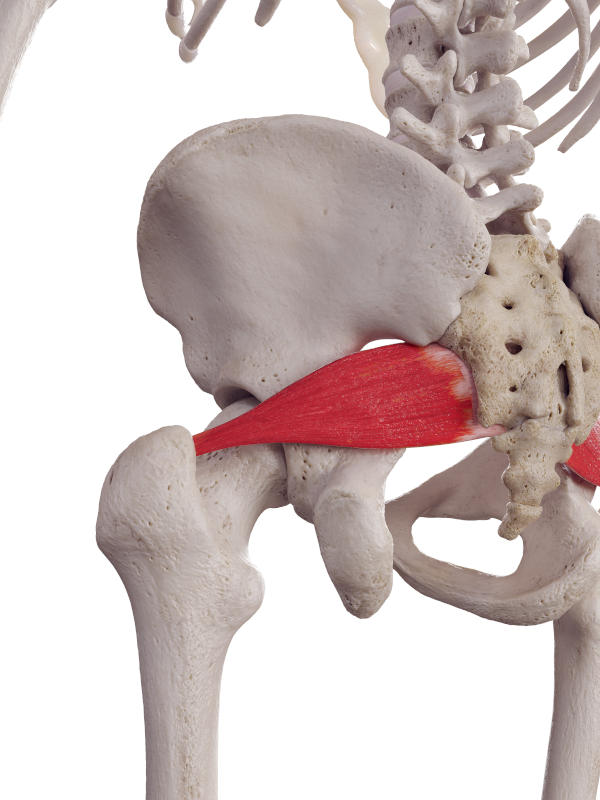
Il piriforme è un muscolo di forma triangolare e proprio per la sua forma, viene anche chiamato muscolo piramidale. Origina dalla superficie interna del sacro S2- S4 e dal margine superiore della grande incisura ischiatica e il legamento sacrotuberoso. Passa attraverso la grande incisura ischiatica e si dirige lateralmente verso la superficie interna del gran trocantere del femore. La sua contrazione ruota esternamente e abduce il femore stabilizzando l’anca. Riceve innervazione da un nervo del plesso sacrale L5-S1.(2-3)
Se volessi approfondire di più, ti consiglio di leggere l’articolo sui muscoli dell’anca.
Cos’è la sindrome del piriforme
La sindrome del piriforme è una condizione muscoloscheletrica che provoca dolore, intorpidimento e a volte debolezza nella zona dei glutei e lungo il percorso del nervo sciatico. La sindrome del Piriforme non è altro che una situazione clinica in cui si vede l’intrappolamento del nervo sciatico a livello della tuberosità ischiatica. Il sintomo viene evocato proprio perché il nervo sciatico risulta decorrere adiacente al muscolo stesso(3). Possiamo definirlo come un disturbo muscolare, per meglio dire neuromuscolare, che vede una sollecitazione, l’irritazione del nervo sciatico (conosciuto anche come nervo ischiatico).
Dato quanto appena detto, alcune sciatalgie, possono essere riconducibili ad un problema inerente al muscolo e non a problematiche strutturali della colonna come l’ernia del disco, infatti, la sindrome del piriforme, rientra nel 6% delle cause di origine extraspinale che portano ad un sintomi riconducibile all’irritazione del nervo sciatico(4). Stando a ciò, su un totale di 40 milioni di casi di sciatalgia all’anno, il piriforme risulta implicato in 2,4 milioni di casi colpendo maggiormente il sesso femminile con un rapporto di 1:6(5). Generalmente la sciatica derivante dall’infiammazione del muscolo piriforme non è totale ma parziale, infatti sarà chiamata sciatica mozza.
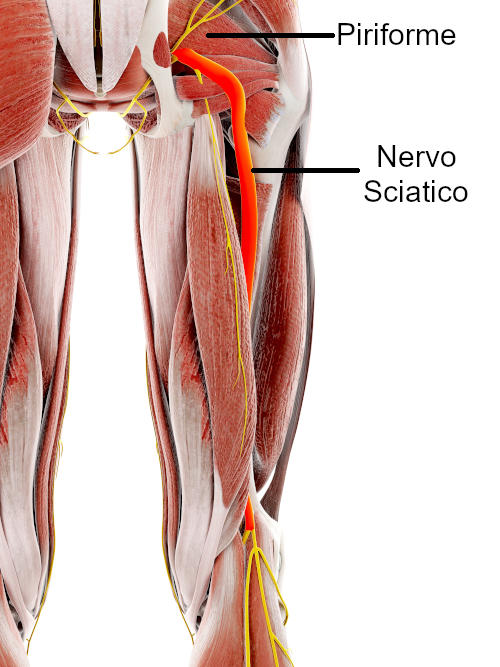
Sindrome del Piramidale: come riconoscerla
Come riconoscere la Sindrome del piriforme da una sciatalgia o lombosciatalgia? Ovviamente fare diagnosi è compito del medico. Bisogna fare inoltre attenzione perché le cause della lombosciatalgia possono essere diverse. Per tale motivo, é molto semplice scambiare/confondere i sintomi.
Bisogna escludere le altre possibili cause di lombosciatalgia come(6):
- Ernia del disco;
- Spondilolistesi L5-S1 (scivolamento dell’ultima vertebra lombare sulla prima sacrale);
- Spondilosi;
- Radicolopatia lombosacrale;
- Stenosi del midollo spinale;
- Artrosi dell’articolazione sacroiliaca;
- Tumori;
- Aneurisma o pseudoaneurisma dell’arteria glutea inferiore;
- Malformazioni arterovenose.
Una volta escluse queste possibili cause, siamo abbastanza sicuri che la problematica sia data dal piriforme e non da un’alterazione delle strutture direttamente legate all’emergenza del nervo ischiatico.
Sintomi nella sindrome del piriforme
I sintomi nella sindrome del piriforme sono vari e spesso confusi con sintomi derivanti da cause diverse, legate principalmente a problemi intrinseci del tratto di colonna vertebrale lombosacrale. Risulta fondamentale conoscere la sintomatologia dei soggetti affetti da tale problematica così da permettere di poter fare diagnosi differenziale. La persona presenterà i seguenti sintomi(7):
- Dolore quando si alza dal letto;
- Dolore ai glutei e all’anca omolaterali (dello stesso lato);
- Impossibilità o incapacità di stare molto tempo seduti;
- Dolore dei glutei esacerbato dal movimento dell’anca.
Inoltre la persona presenterà dolore lungo la porzione posteriore della coscia e, a volte, lungo la gamba nel territorio di innervazione del segmento vertebrale L5-S1 (porzione anteriore esterna e posteriore esterna della gamba).
Generalmente è possibile riconoscere la sindrome piriforme quando la sintomatologia, formicolio, bruciore situata nella porzione posteriore della gamba, polpaccio e anche piede, si presenta dopo aver camminato, salito le scale, mantenuta una posizione seduta protratta o mantenuto il portafoglio nella tasca posteriore.
Cause della sindrome del piriforme
L’intrappolamento del nervo sciatico può avvenire:
- Anteriormente al muscolo piriforme;
- Posteriormente al muscolo otturatore interno.
Concentrandoci sull’intrappolamento anteriore al muscolo piriforme, questo avviene per una serie di cause che possono colpire direttamente o indirettamente tale muscolo(3):
- Trauma all’anca o ai glutei;
- Muscolo piriforme ipertrofico trovato principalmente negli atleti di sollevamento pesi;
- Posizione seduta protratta nel tempo come i ciclisti, tassisti, impiegati;
- Malformazioni anatomiche del nervo sciatico che causano conflitto con il muscolo piriforme, specialmente nelle porzioni tibiale e peroniero comune.
Fattori di rischio
Oltre alle cause, i fattori di rischio associati alla sindrome e che rivestono un ruolo molto importante sono:
- Sedentarietà o prolungata permanenza in posizione seduta;
- Attività sportive che coinvolgono movimenti ripetitivi o stress sui glutei, come il ciclismo o la corsa;(8)
- Stretching o esercizi che mettono sotto stress il muscolo piriforme, se eseguiti in modo scorretto.(9)
Diagnosi
La diagnosi della sindrome del piriforme può essere difficile, poiché i sintomi possono essere simili a quelli di altre condizioni, come la sciatica o l’ernia del disco(10) .Tuttavia, il medico esperto può solitamente diagnosticare la sindrome del piriforme attraverso una combinazione di storia clinica, esame fisico e test specifici, come il test di Lasègue e il test di Freiberg (11). In alcuni casi, possono essere necessarie ulteriori indagini, come la risonanza magnetica (MRI) o l’elettromiografia (EMG), per escludere altre cause di dolore e confermare la diagnosi(11).
Trattamento della sindrome del piriforme
Un approccio comune per il trattamento della sindrome del piriforme è la terapia fisica, che include esercizi di stretching e rafforzamento mirati al muscolo piriforme(12). Questi esercizi possono aiutare a ridurre la tensione muscolare e a migliorare la flessibilità, riducendo così la pressione sul nervo sciatico(1).
L’uso di farmaci antinfiammatori non steroidei (FANS) come l’ibuprofene può essere utile nel ridurre il dolore e l’infiammazione nella fase acuta(13). In alcuni casi, possono essere prescritti anche rilassanti muscolari o farmaci neuropatici per alleviare i sintomi(14).
Se i metodi conservativi non risultano efficaci, le iniezioni di corticosteroidi o anestetici locali potrebbero essere considerate come un trattamento aggiuntivo(15). Tuttavia, è importante notare che queste iniezioni dovrebbero essere usate con cautela e solo quando altri trattamenti non hanno fornito sollievo.
In conclusione, la terapia fisica, i FANS e le iniezioni sono tra i trattamenti più efficaci per la sindrome del piriforme. La scelta del trattamento più adatto dipenderà dalla gravità dei sintomi e dalla risposta del paziente alle diverse opzioni terapeutiche.
Come prevenirla
E’ possibile prevenire la sindrome del piriforme? Esistono alcuni accorgimenti che possono aiutare a prevenire tale sindrome(3):
- Evitare di mantenere il portafogli nella tasca posteriore dei pantaloni quando si è seduti;
- Assumere delle posture corrette da seduti ed evitare una seduta prolungata;
- Fare spesso stretching (vedi il video) in genere circa 2-3 volte al giorno e prima di eseguire l’attività fisica.
Stretching piriforme: come stirare il piriforme infiammato
Osteopatia nella Sindrome del Piriforme
Una volta eliminate tutte le possibili cause mediche della sciatalgia, Il trattamento osteopatico può alleviare il dolore e migliorare la funzionalità dei pazienti affetti da sindrome del piriforme. Il trattamento consiste in una combinazione di tecniche manuali, come la mobilizzazione articolare, la terapia craniosacrale e il rilascio miofasciale, esercizi terapeutici e strategie di prevenzione(16).
Come già specificato, la sciatalgia causata dal piriforme è da ricercare nel muscolo stesso o nei suoi rapporti con le strutture adiacenti. L’osteopatia non si limita soltanto ad andare a detendere il muscolo, anzi crea la situazione ideale affinché non si ripresenti nuovamente.
Possono esserci diverse cause che portano ad una sollecitazione eccessiva di tale muscolo(16):
- Eccessiva tensione del pavimento pelvico;
- Non corretta mobilità delle ossa iliache e dell’osso sacro;
- Difetti posturali;
- Presenza di una dismetria (differenza di lunghezza) degli arti inferiori;
- Altre cause che possono alterare la normale deambulazione della persona…
Vuoi saperne di più sul trattamento osteopatico nella sindrome del piriforme?
Bibliografia
- Boyajian-O’Neill, L. A., McClain, R. L., Coleman, M. K., & Thomas, P. P. (2008). Diagnosis and management of piriformis syndrome: an osteopathic approach. The Journal of the American Osteopathic Association, 108(11), 657-664;
- Anastasi – G. Balboni, Trattato di Anatomia umana, Edi-Ermes IV 10/2006;
- Brandon L. Hicks, Matthew Varacallo, Piriformis Syndrome. NCBI Bookshelf. A service of the National Library of Medicine, National Institutes of Health. Decembrer 2018;
- Ergun T, Lakadamyali H. CT and MRI in the evaluation of extraspinal sciatica. Br J Radiol 2010;83(993):791–803;
- Nazlıkul H, Ural FG, Öztürk GT, Öztürk ADT. Evaluation of neural therapy effect in patients with piriformis syndrome. J Back Musculoskelet Rehabil. 2018;31(6):11051110;
- Douglas S. Sciatic pain and piriformis syndrome. Nurse Pract. 1997 May;22(5):1668, 170, 172 passim;
- Huang ZF, Yang DS, Shi ZJ, Xiao J. [Pathogenesis of piriformis syndrome: a magnetic resonance imagingbased comparison study]. Zhonghua Yi Xue Za Zhi. 2018 Jan 02;98(1):4245;
- Hopayian, K., & Danielyan, A. (1999). Four symptoms define the piriformis syndrome: an updated systematic review of its clinical features. European Journal of Orthopaedic Surgery & Traumatology, 9(3), 159-164.
- Windisch, G., Braun, E. M., & Anderhuber, F. (2007). Piriformis muscle: clinical anatomy and consideration of the piriformis syndrome. Surgical and Radiologic Anatomy, 29(1), 37-45.
- Fishman, L. M., Dombi, G. W., Michaelsen, C., Ringel, S., Rozbruch, J., Rosner, B., & Weber, C. (2002). Piriformis syndrome: diagnosis, treatment, and outcome—a 10-year study. Archives of Physical Medicine and Rehabilitation, 83(3), 295-301.
- Keskula, D. R., & Tamburello, M. A. (1992). Conservative management of piriformis syndrome. Journal of Athletic Training, 27(2), 102-110.
- Tonley JC, Yun SM, Kochevar RJ, et al. Treatment of an individual with piriformis syndrome focusing on hip muscle strengthening and movement reeducation: a case report. J Orthop Sports Phys Ther. 2010;40(2):103-111;
- Fishman LM, Dombi GW, Michaelsen C, et al. Piriformis syndrome: diagnosis, treatment, and outcome–a 10-year study. Arch Phys Med Rehabil. 2002;83(3):295-301;
- Jankovic D, Peng P, van Zundert A. Brief review: piriformis syndrome: etiology, diagnosis, and management. Can J Anaesth. 2013;60(10):1003-1012;
- Papadopoulos EC, Khan SN. Piriformis syndrome and low back pain: a new classification and review of the literature. Orthop Clin North Am. 2004;35(1):65-71;
- Esperienza personale nella pratica quotidiana;







Si guarisce e in quanto tempo
Salve, dipende sempre dalla causa e dall’impegno della persona. Quando la causa è riconducibile a delle posizioni viziate protratte nel tempo, eccessiva/scorretta attività fisica, la problematica può essere risolta modificando tali posizioni e/o stile di visita, seguiti sempre da una terapia (terapia fisica, farmacologica…). Tuttavia le tempistiche dipendono sempre dal tipo di causa, dalla sua cronicità, dalla terapia stessa e dall’impegno della persona (quest’ultimo è da non sottovalutare).
B sera , da 3 mesi come corro ,anche pochi minuti il polpaccio si affatica subito. Come mi fermo dopo poco passa tutto , riprendo a correre o camminare velocemente e si ripresenta problema
Neurologi fisiatra osteopata nessuno ha saputo
Dare una risposta
Fatto doppler vascolare negativo
Elletromiografia negativa
Risonanza lombare poca cosa
Nn so più a chi rivolgermi
Grazie
Salve, mi dispiace per il suo problema. Mi è già capitata una situazione del genere ma, se i professionisti che ha citato non sono riusciti a venirne a capo, probabilmente, nel suo caso, la causa sarà sicuramente diversa da quella che ho riscontrato io in passato. Lascio il suo commento visibile nella speranza che qualcuno possa aiutarla.