Le vertigini: definizione, anamnesi e sintomi associati
Le vertigini sono disturbi della sensibilità spaziale, dove l’interessato ha la sensazione di spostamento del proprio corpo rispetto all’ambiente esterno (vertigine soggettiva), o dell’ambiente rispetto al proprio corpo (vertigine oggettiva).
Indice delle informazioni che troverai nell’articolo
- Anamnesi;
- Cause;
- Disturbi connessi alle vertigini;
- Tipi di vertigine;
- Fattori favorevoli le vertigini;
- VPPB vertigine parossistica posizionale benigna.
- Valutazione osteopatica;
- Segni clinici e test;
- Pseudo vertigine o Dizziness;
- Vertigine vascolare;
- Sindrome di Meniere;
- Approccio del paziente con vertigine.
È molto difficile, per non dire insolito, che un paziente si rivolga al proprio medico o terapeuta utilizzando il termine vertigine. Spesso i disturbi riguardanti la testa o perdita di equilibrio durante la deambulazione, vengono descritti o riportati come capogiri. È, quindi, molto importante eseguire un’accurata anamnesi. Lo scopo è quello di fare diagnosi differenziale tra la lipotimia e le vertigini. Le vertigini rappresentano un sintomo di riscontro frequente nella pratica clinica e il suo inquadramento diagnostico è molto difficile.

By Reuschp at the German language Wikipedia, CC BY-SA 3.0.
Fonte: https://commons.wikimedia.org/w/index.php?curid=3169433
Anamnesi delle vertigini
Bisogna indagare su:
- Come sono insorte e quanto sono durate le vertigini;
- Tipologia di vertigine→soggettiva od oggettiva;
- Quante volte è già successo;
- Se riesce a stare in piedi o se tende a cadere durante l’episodio;
- Indagare se il paziente preferisce una determinata postura durante l’episodio;
- Assunzione di farmaci o alcool;
- Se la causa è traumatica o no.
Oltre a queste specifiche domande è opportuno chiedere:
- Il tono di umore del paziente;
- Se il paziente soffre di insonnia;
- Tremore delle mani;
- Se il paziente è ipoteso;
- Uso di farmaci antipertensivi;
- Ovattamento, sensazione di orecchio pieno;
- Recenti infezioni alle vie respiratorie.
Possibili cause delle vertigini
- Ansia;
- Ipotensione posturale;
- Fatica;
- Effetto collaterale di farmaci;
- Compressione nervosa delle radici cervicali.
Le vertigini presentano una sensazione di rotazione associata ad un deficit di equilibrio e sintomi neurovegetativi come:
- Nausea;
- Vomito;
- Pallore;
- Tachicardia;
- Sudorazione fredda.
Disturbi connessi
Oltre ai disturbi sopracitati, ne abbiamo altri che possono essere associati alle vertigini:
- Oscillopsia→disturbo dove si ha la percezione di costante movimento dell’ambiente circostante, solitamente il disturbo è legato ad un problema del sistema vestibolareche non mantiene l’immagine stabile durante i movimenti del corpo;
- Pseudo vertigini psicogene→frequentissime, sensazioni di perdita di equilibrio riferite da persone ansioseo depresse, può capitare in pazienti con sindromi di iperventilazione o sintomi da crisi d’ansia;
- Disequilibrio→sensazione di mancanzadi equilibrio dovuta alla perdita del normale controllo posturale, può essere dovuto a diverse problematiche ma si manifesta quando viene effettuato un cambio posturale o durante la deambulazione o spostando il capo. Più raramente può verificarsi in condizioni statiche.
- Spesso sensazioni come testa piena o vuota o confusa, diplopia, difficoltà a concentrarsi, perdita di coscienza con caduta a terra, possono essere confusi come sintomi derivanti da vertigini, ma in realtà sono sintomi da depressionee ansia.
Le vertigini sono di due tipologie
Le vertigini possono avere due tipi di origini:
- Periferica (oggettiva);
- Centrale (soggettiva).
La soggettiva è più rara e si ha quando la sensazione del paziente è quella di girare rispetto all’ambiente che lo circonda. L’oggettiva è più frequente e si ha quando la sensazione del paziente è quella di percepire l’ambiente come se stesse girando.
Vertigine periferica (tipo oggettivo)
Nella vertigine periferica il problema è da ricercare nel sistema vestibolare. Essa si presenta:
- Carattere rotatorio;
- Associata a fenomeni neurovegetativi;
- Frequente compromissione uditiva;
- Disturbo che si risolve in poco tempo.
Esempi di vertigine periferica
- Vertigine posizionale parossistica benigna;
- Malattia di Meniere;
- Ictuslabirintico;
- Neurolabirintite;
- Vertigine emicranica→come aura per lo sviluppo dell’emicrania.
Cause della vertigine periferica acuta
- Labirintite;
- Zoster auricolare→disturbo dovuto alla varicella. Il virus zoster rimane nei gangli per poi manifestarsi successivamente.
Vertigine centrale (tipo soggettivo)
Nella vertigine centrale il problema è da ricercare nel cervelletto e/o tronco encefalico.
L’insorgenza è subdola, non acuta. Essa si presenta con quadri remissivi che si alternano a quadri peggiorativi. Non si presenta con fenomeni neurovegetativi associati, non ci sono deficit uditivi, ma concomitano turbe neurologiche e difficilmente si riesce a compensare il deficit.
Possiamo avere diversi danni neurologici che portano ad una vertigine soggettiva:
- Danno cerebello-pontino→sensazione fastidiosa al volto, dovuta al fatto che il V nervo cranico risulta interessato, inoltre il paziente presenterà disartria e incoordinazione;
- Danno al tronco encefalo→emiparesi, deficit dei nervi cranici, perdita di coscienza;
- Danno della corteccia→perdita di coscienza, alterazioni olfattive, gustative, allucinazioni, emiparesi transitorie.
Fattori favorevoli le vertigini
- Assunzione di farmaci;
- Variazione della pressione arteriosa;
- Infezioni virali.
Sintomi associati
- Cocleari→ipoacusia, acufeni. In questo caso si parlerà di vertigine di tipo oggettivo;
- Neurologici→emicrania, cefalea, paralisi dei nervi cranici causati da ictus. In questo caso si parlerà di vertigini di tipo soggettivo.
VPPB vertigine parossistica posizionale benigna
Essa è solitamente idiopatica e generalmente si risolve spontaneamente dopo settimane o mesi. Essa è solitamente scatenata dalla posizione sdraiata. La VPPB o cupololitiasi, è causata dal distacco di cristalli di ossalato di calcio, conosciuti come otoliti, otoconi, canaliti o dendriti otoconali che si trovano all’interno del labirinto dell’orecchio. Gli otoliti sono posizionati sulla macula, area specializzata di epitelio sensoriale, dell’utricolo e del sacculo. La macula è ricoperta in realtà da una membrana, membrana otolitica, sulla quale sono posizionati diversi cristalli, appunto gli otoliti. Tali strutture hanno la funzione di modificare la densità della membrana rispetto l’endolinfa e sono impiegati nelle accelerazioni anteroposteriori o lineari (su-giù). Nella vertigine parossistica posizionale benigna, tali cristalli si staccano dalla loro sede e viaggiano con l’endolinfa. Infatti, il reperto istologico è caratterizzato dalla presenza di corpuscoli con un peso specifico maggiore da quello dell’endolinfa. Tali cristalli si posizionano frequentemente nella porzione non ampollare del canale semicircolare posteriore (i canali semicircolari hanno la funzione di rispondere alle accelerazioni angolari grazie alla forza inerziale che esercita l’endolinfa sulla cupola nelle ampolle).
Le vertigini sono innescate da movimenti paralleli al piano dell’asse del canale semicircolare. La corrente endolinfatica modifica lo stato funzionale delle cellule cigliate del recettore ampollare (vengono eccitate o inibite). Questo meccanismo provoca la sindrome vestibolare caratterizzata dalla vertigine.
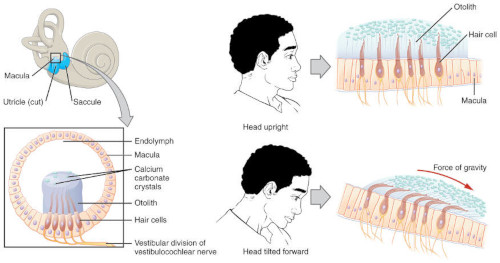
By OpenStax College – Anatomy & Physiology, Connexions Web site. http://cnx.org/content/col11496/1.6/, Jun 19, 2013., CC BY 3.0.
Fonte: https://commons.wikimedia.org/w/index.php?curid=30147997
Valutazione osteopatica della vertigine
Con il termine “vertigini” si intende una distorsione della percezione dell’individuo, spesso associata a perdita dell’equilibrio.
È importante, quindi, riuscire a differenziare la vertigini vere dalle pseudovertigini (o dizziness) o da altre patologie che annoverano la sensazione vertiginosa come sintomo.
La vertigine vera e propria è un problema neurologico, rappresentato dall’illusione di movimento. Viene definita vertigine oggettiva quando sembra che sia lo spazio circostante a girare attorno all’individuo e vertigine soggettiva quando l’individuo si sente girare rispetto all’ambiente. La Vertigine vera e propria si divide in centrale, dove la causa è da ricercare nel lobo temporale, nel cervelletto, nei nuclei vestibolari del tronco cerebrale, e periferica, dove la causa è da ricercare nell’orecchio interno, nei canali semicircolari, nel vestibolo.

Designed by Asierromero
Freepik
Segni clinici e test delle vertigini
- Test di romberg→se positivo indica una problematica centrale (atassia cerebellare sensitiva);
- Test indice-naso→se positivo indica una problematica centrale (atassia cerebellare sensitiva);
- Head Shaking test→se positivo indica una problematica periferica (labirinto o VPPB ovvero vertigine parossistica posizionale benigna);
- Dix Hallpike→se positivo indica una problematica periferica (labirinto o VPPB ovvero vertigine parossistica posizionale benigna);
- Paziente che presenta all’esame obiettivo Nistagmo. Esso è indice di un mancato controllooculo-vestibolare ed è legato, appunto, ad un danno cerebellare o dei nuclei vestibolari o del sistema vestibolare. In base alla tipologia di nistagmo, si risalirà alla sede della struttura che ha subito la lesione. Rispettivamente si avrà nistagmo rotatorio in un problema centrale e nistagmo orizzontale in una problematica periferica.
La pseudo vertigine o dizzines
La pseudo vertigine o dizzines da la sensazione di sbandamento, come se l’individuo si trovasse in barca. Il sintomo vertiginoso è poco intenso (il paziente riesce a deambulare e a mantenere la stazione eretta), ma continuo o subcontinuo, andando in tal modo ad inficiare la qualità di vita del paziente, essendo spesso associato a stati di ansia, stress e forte preoccupazione. Essa è una falsa vertigine, ad andare in sofferenza non è, infatti, il sistema vestibolare, bensì le cause vanno ricercate:
- Afferenze propriocettive alterate;
- Instabilità posturale;
- Ipotensione;
- Problematiche alle faccette articolari cervicali.
La sensazione di equilibrio è mantenuta da tre sistemi fondamentali: vista, labirinto e propriocezione. Tutti devono mandare la stessa informazione al sistema posturale cerebrale, se ciò non accade, il cervello si confonde, suscitando una alterata sensazione di stabilità.
Cosa valutare nella pseudo vertigine
- Occipite;
- Catena articolare cervicale;
- C1→rapporto con l’arteria vertebrale;
- C7→sospensione cuore e arco aortico;
- Vertebre dorsali→D1-D4.
Se la vertigine è centrale, quindi presenta il test di Romberg positivo, o test indice-naso positivo, o nistagmo verticale e/o rotatorio, il paziente è di pertinenza del NEUROLOGO.
Se la vertigine è periferica, bisogna discriminare la causa:
- Otolitica, quindi test Head Shaking positivo, il paziente è di pertinenza dell’OTORINOLARINGOIATRA;
- Vascolare, quindi test del seno cavernoso positivo, il paziente è di pertinenza dell’OTORINOLARINGOIATRA;
- Sindrome di Meniere, paziente che presenta vertigini, acufeni cronici, ipoacusia progressiva, egli è di pertinenza dell’OTORINOLARINGOIATRA.
Tuttavia è possibile trattare il paziente con VPPB vertigine parossistica posizionale benigna:
- Drenaggio del LCR;
- Drenaggio venoso dell’orecchio interno;
Se il test rimane ugualmente positivo e i sintomi persistono bisogna mandare il paziente dall’otorinolarigoiatra per il riposizionamento degli otoliti.
Vertigine vascolare
La vertigine vascolare è possibile diagnosticarla tramite il test sul seno cavernoso (2 dita sopra il padiglione auricolare, sulla squama temporale). Il seno cavernoso è una formazione venosa posta lateralmente alla sella turcica dello sfenoide, che raccoglie sangue refluo dall’occhio e dalla porzione anteriore degli emisferi cerebrali; confluisce a sua volta nei seni trasversi (giugulare interna). Come per le cefalee, si valuta l’espansione e ritorno della struttura, i quali rappresentano rispettivamente la fase di riempimento e di svuotamento del seno venoso.
Da ricordare che si comporta come la Base Cranica, quindi si espande durante la flessione, fungendo da mantice, e si restringe durante l’estensione spingendo il sangue nei seni petrosi.
- Se l’espansione è sufficiente, ma il ritorno difficoltoso (deficit di drenaggio) si può pensare ad una vertigine di tipo venoso, caratterizzata da ristagno di sangue refluo a livello del seno petroso superiore(collegamento tra seno cavernoso e seno trasverso). La vertigine venosa è cronica, posizionale e non parossistica.
- Se la fase di ritorno è migliore della fase di espansione (il seno cavernoso non si riempie bene), si può pensare ad una vertigine di tipo arteriosoin genere posizionale e parossistica. Sarà opportuno, a questo punto, effettuare il test degli indici per l’arteria vertebrale.
Vertigine venosa
Nella vertigine venosa bisogna eseguire:
- Drenaggio LCR(valutare la fluttuazione);
- Drenaggio venoso cranio→dura madre;
- Liberare SSB(questo perché il seno cavernoso poggia sulla SSB, quindi è importante rilanciare la flesso estensione);
- Drenaggio seno petroso inferiore→sutura petro-basilare, il quale drena il LCR dall’orecchio interno attraverso l’acquedotto endolinfatico e il sangue venoso attraverso le vene acustiche per poi sfociare all’interno del golfo giugulare.
- Liberare foro lacero posteriore, foro di uscita della vena giugulare→sutura occipito-mastoidea e sutura petro-basilare;
- Allineamento dei temporali.
Esecuzione delle tecniche
- Sutura petro-basilare: durante il tempo di inspirazione cranica, si blocca occipite in flessione, con la mano posta longitudinalmente e il temporale in rotazione esterna (presa a 5 dita <<a farfalla>>). La posizione va mantenuta fino all’ottenimento del rilascio tessutale. Questa tecnica si può anche eseguire semplicemente bloccando il movimento dell’osso occipitale e favorendo, invece, quello dell’osso temporale, con le mani posizionate nello stesso modo;
- Sutura occipito-mastoidea: posizionare le mani come per la tecnica sopracitata. Bloccare l’occipitein estensione durante la fase di espirazione cranica, mentre si pone il temporale in rotazione esterna nella successiva fase di inspirazione. Si può, dunque, procedere mantenendo il posizionamento fino al rilascio tessutale, oppure, seguendo il ritmo cranico, si possono invertire le rispettive fasi finchè la cinetica delle due ossa craniche non verrà percepita dall’operatore come fluida, libera da ogni tipo di impedimento o densità (flessione occipite = rotazione interna temporale; estensione occipite = rotazione esterna temporali).
- Riallineamento dei temporali: attraverso la presa <<a farfalla>> su entrambe le ossa temporali, si pone in compressione un osso verso l’altro e contemporaneamente si fanno convergere i due assi fisiologici (apici rocche petrose) verso glabella. Si attende il rilascio tissutale e sensazione di allontanamento, seguita successivamente da una ricomparsa delle rotazioni dei due temporali (compressione-decompressiva).
Tronco del simpatico a livello cervicale
I gangli cervicali sono 3 (superiore, medio e inferiore o stellato). Nelle vertigini vascolari questi gangli danno stimoli ortosimpatici alle arterie carotide interna e vertebrale. (vedi gangli nello specifico nell’articolo del Sistema nervoso simpatico). Il cervicale superiore innerva principalmente la carotide interna e vertebrale, l’inferiore la succlavia e vertebrale.
Vertigine arteriosa
Nella vertigine arteriosa bisogna eseguire:
- Correzione tono ortosimpatico dell’arteria acustica che deriva dall’arteria basilare, presupponendo come causa della vertigine, una riduzione di flusso a livello dell’orecchio interno→controllare, ed eventualmente correggere, le vertebre di riferimento quali:
- C4, cui corrisponde il ganglio cervicale medio;
- C7, cui corrisponde il ganglio cervicale inferiore;
- D3, che rappresenta il livello mielomerico di partenza del sistema neurovegetativo che controlla arteria vertebrale.
- Controllare la dura madre tra C0-C1;
- Correzione tono ortosimpatico dell’arteria carotide: C1-C2, cui corrisponde il ganglio cervicale superiore;
- Valutare le strutture che entrano in contatto con la carotidedurante il suo decorso intra ed extracranico: la piramide temporale, il seno cavernoso, la dura madre, guaina vascolo-nervosa del collo, muscolo omoioideo, articolazione sterno-claveare;
- Eventuale tecnica di siderazione della carotide.
Sindrome di Meniere
La Sindrome di Meniere è caratterizzata dall’aumento di pressione dei fluidi contenuti all’interno del labirinto, con edema a livello delle cellule ciliate, dovuto ad un deficit di drenaggio.
Si presenta con la triade sintomatologica:
- Vertigine parossistica;
- Ipoacusia progressiva;
- Acufeni cronici.
La causa più accreditata è la rottura della lamina basale nel punto più sottile che causa squilibrio pressorio LCR/venoso (endo-perilinfa).
Lavorare su:
- Drenaggio LCR;
- Drenaggio venoso (dura madre);
- Drenaggio orecchio internotramite seno petroso inferiore (sutura petro-basilare);
- SSB;
- Sacro(visceri e appoggi);
- Allineameneto temporali.
Approccio del paziente con vertigine
- Gira o sbanda→vertigini o pseudovertigini (nella pseudo, il paziente sbanda);
- È il paziente che gira rispetto allo spazio circostante o è lo spazio a girare rispetto al paziente→vertigini centrale o periferica;
- Altri sintomi associati→acufeni, ipoacusia, vomito, cefalea… più frequenti nelle problematiche neurologiche;
- Romberg→nell’atassia percettiva esso è positivo (= pz riesce a mantenere equilibrio ad occhi aperti, instabilità insorge quando chiude gli occhi), nell’atassia neurologico-cerebellare, il test è positivo, già con gli occhi aperti, il pz non è in grado di mantenere l’equilibrio. Il test di Rombergè positivo anche quando il pz cade da un lato. In questo caso procedere con Shaking test e Dix Hallpike.
- Nistagmo→se verticale rotatorio è una problematica neurologica-centrale, se è orizzontale è periferica;
- Test indice-naso, per avere una ulteriore discriminazione tra atassia cerebellare (centrale) e sensoriale (periferica);
- Dopo aver escluso altri tipi di vertigine, indagare le vertigini vascolari con il test sul seno cavernoso. Saranno di tipo venoso se il seno non drena bene, di tipo arterioso se non si riempie adeguatamente;
- Se sono presenti acufeni e ipoacusia, pensare alla sindrome di Meniere;
- Nella pseudo-vertiginevalutare la colonna cervicale e ricercare la primarietà.
Bibliografia:
- Gray – Drake, Anatomia del Gray, Elsevier Masson 2009;
- Enciclopedia Treccani, www.treccani.it;
- Anastasi – G. Balboni, Trattato di Anatomia umana, Edi-Ermes IV 10/2006;
- Dan L. Longo, Principi di medicina interna, il manuale, McGraw-Hill XVII Edizione.







NB. Spesso sensazioni come testa piena o vuota o confusa, diplopia, difficoltà a concentrarsi, perdita di coscienza con caduta a terra, possono essere confusi come sintomi derivanti da vertigini, ma in realtà sono sintomi da depressione e ansia.
Un altro medico che avrebbe sbagliato nella mia diagnosi.
Ormai sembra sia facile collocare questi sintomi in una semplice definizione di “ansioso depressiva” e sicuramente meno laborioso per i medici che non hanno pazienza nel cercarne la causa.
Menomale che ha usato la parola “spesso” e non “sempre” anche se sarebbe stato ancor meglio utilizzare “qualche volta”.
Ho fiducia nelle mani della figura dell’osteopata, ma prendo le distanze da alcune frasi.
Salve Elena, grazie per il suo commento e precisazione.
Essendo un Osteopata mi sono principalmente concentrato su ciò che vedo in studio e in base alle informazioni riportate dai miei pazienti e dai medici da cui sono seguiti. Ha ragione, uso la parola “spesso” e non “qualche volta”, ma è proprio questo in motivo, le informazioni riportate derivano da ciò che mi si presenta in studio, dai miei appunti e mie ricerche! Come specificato nella pagina “chi siamo”, scrivo in base alla mia esperienza e al mio percorso di studi, infatti gli articoli non devono sostituirsi ai libri o a ciò che dice il proprio medico.
Nonostante ciò, la ringrazio enormemente perché approfondirò la tematica ricercando documentazione in letteratura così da poter, in un futuro, aggiornare il presente articolo.
Spero comunque che l’articolo sia stato di suo gradimento.